Arteriosklerose
Arteriosklerose: mehr als nur eine Zivilisationskrankheit
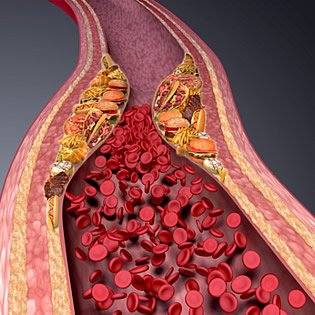 Bei Arteriosklerose, die oft auch als Atherosklerose bezeichnet wird, handelt es sich um eine Systemerkrankung in den Schlagadern. Bei dieser Erkrankung verdicken und verhärten sich die Gefäßwände der Arterien. Der Grund liegt darin, dass sich Kalk an den Gefäßwänden bildet, sodass es im Lauf der Zeit zu einer Gefäßverkalkung kommt. Hauptsächlich betroffen von der Atherosklerose sind übrigens Fleischesser, während vegetarisch oder vegan lebende Menschen deutlich weniger unter Arterio-sklerose leiden. Die Bezeichnungen, die im Volksmund gebraucht werden, sind übrigens etwas missverständlich. Denn bei der Atherosklerose handelt es sich lediglich um eine von mehreren Krankheitsgruppen, die der Gefäßverkalkung zugerechnet werden. Weitere Krankheitsgruppen sind primäre Mediaverkalkungen des Typs Mönckenberg, die sogenannte Mönckenberg-Sklerose und die Arteriolosklerose. Erstere tritt gehäuft vor allem bei Patienten auf, die an Diabetes oder einer Niereninsuffizienz leiden. Bei der Arteriolosklerose handelt es sich um eine Erkrankung, welche zur Gefäßverkalkung führt, weil sich hyaline Substanzen in die Gefäßwände einlagern. Im medizinischen Sprachgebrauch hat sich diese Unterteilung allerdings nicht durchgesetzt, weshalb beispielsweise der Begriff Atherosklerose mit der allgemeinen Arterio-sklerose gleichgesetzt wird. Denn der Verlauf der Erkrankung ist bei allen Formen im Grunde gleich: Die Gefäßverkalkung entsteht dadurch, dass sich Bindegewebe, Thromben oder Blutfette an den Wänden der Blutgefäße ablagern, wodurch Gefäßverengungen entstehen können und es letztlich zu Durchblutungsstörungen kommt.
Bei Arteriosklerose, die oft auch als Atherosklerose bezeichnet wird, handelt es sich um eine Systemerkrankung in den Schlagadern. Bei dieser Erkrankung verdicken und verhärten sich die Gefäßwände der Arterien. Der Grund liegt darin, dass sich Kalk an den Gefäßwänden bildet, sodass es im Lauf der Zeit zu einer Gefäßverkalkung kommt. Hauptsächlich betroffen von der Atherosklerose sind übrigens Fleischesser, während vegetarisch oder vegan lebende Menschen deutlich weniger unter Arterio-sklerose leiden. Die Bezeichnungen, die im Volksmund gebraucht werden, sind übrigens etwas missverständlich. Denn bei der Atherosklerose handelt es sich lediglich um eine von mehreren Krankheitsgruppen, die der Gefäßverkalkung zugerechnet werden. Weitere Krankheitsgruppen sind primäre Mediaverkalkungen des Typs Mönckenberg, die sogenannte Mönckenberg-Sklerose und die Arteriolosklerose. Erstere tritt gehäuft vor allem bei Patienten auf, die an Diabetes oder einer Niereninsuffizienz leiden. Bei der Arteriolosklerose handelt es sich um eine Erkrankung, welche zur Gefäßverkalkung führt, weil sich hyaline Substanzen in die Gefäßwände einlagern. Im medizinischen Sprachgebrauch hat sich diese Unterteilung allerdings nicht durchgesetzt, weshalb beispielsweise der Begriff Atherosklerose mit der allgemeinen Arterio-sklerose gleichgesetzt wird. Denn der Verlauf der Erkrankung ist bei allen Formen im Grunde gleich: Die Gefäßverkalkung entsteht dadurch, dass sich Bindegewebe, Thromben oder Blutfette an den Wänden der Blutgefäße ablagern, wodurch Gefäßverengungen entstehen können und es letztlich zu Durchblutungsstörungen kommt.
Inhaltsübersicht
Bei der Arterio-sklerose und deren Folgen handelt es sich in den Industrienationen der westlichen Welt um die häufigste Todesursache überhaupt, weshalb die Erkrankung in einem besonderen Fokus der medizinischen Forschung steht. Der Grund: Diese Erkrankung entwickelt sich in vielen Fällen langsam – oft über einen Zeitraum von mehreren Jahrzehnten – ohne dass sich im Vorfeld Symptome zeigen. Erst im Endstadium zeigt sie sich durch Anzeichen wie Thrombosen, Ischämie, Herzinfarkte, Schlaganfälle, Angina pectoris oder einen plötzlichen Herztod.
Wenn die Arterienwände degenerieren
Das wichtigste Kennzeichen ist eine zunehmende Degeneration der Arterienwände, etwa in den Halsschlagadern. Hier bilden sich bei einem arteriosklerotischen Problem im Laufe der Zeit Wucherungen des Bindegewebes, zudem lagern sich sowohl innerhalb als auch außerhalb der Zellen der Halsschlagadern diverse Stoffe wie Fettsäuren, Cholesterin oder Calciumphosphat ab. Durch diese Ablagerung kommt es im Lauf der Jahre zu einer Verdickung und Verhärtung der Blutgefäße, was schließlich zu Gefäßeinengungen führt. Wie die arteriosklerotische Erkrankung genau entsteht, ist in der medizinischen Forschung allerdings noch nicht ganz geklärt. Bislang haben sich in der medizinischen Forschung zwei Hypothesen durchgesetzt:
Der US-amerikanische Forscher Russel Ross hatte 1976 die sogenannte Rosponse-to-injury-Hypothese aufgestellt. Diese besagt, dass eine Verletzung in der inneren Wand der Arterie, der sogenannten Intima, das arteriosklerotische Geschehen in Blutgefäßen wie der Halsschlagader beeinflussen kann. Ross benennt mehrere Ursachen für mögliche Verletzungen an der Intima. Diese können durch Bluthochdruck ebenso hervorgerufen werden wie durch Viren, Bakterien oder biochemische Schädigungen. Auch eine biophysikalische Verletzung ist für ihn eine denkbare Ursache, um eine arteriosklerotische Störung hervorzurufen. Dadurch können zum einen Wucherungen ausgelöst werden und zum anderen wird die Einlagerung von Fetten begünstigt. Dadurch wiederum bilden sich im Lauf der Zeit in Halsschlagadern und anderen Blutgefäßen herdförmige Gewebeveränderungen, welche charakteristisch für die Problematik sind.
Joseph Leonhard Goldstein hingegen formulierte die sogenannte Lipoprotein-induced-atherosclerosis-Hypothese. Nach dieser werden vom Körper relativ rasch sogenannte Lipoproteine wie Triglyceride, Cholesterin, Fettsäuren oder fettlösliche Vitamine wie Vitamin A und E aufgenommen. Daraufhin werden diese zu Schaumzellen umgewandelt. Diese führen dazu, dass die Blutgefäße im Lauf der Zeit zunehmend verkalken.
L-Homocystein als eine Ursache?
Zu einer Schädigung der Blutgefäße kann allerdings auch ein erhöhter Anteil an Homozystein im Blut führen. Hierbei handelt es sich um ein Zwischenprodukt, das im menschlichen Körper während des Kohlenstofftransfers entsteht. Ein zu hoher Wert an Homozystein kann jedoch nicht nur zur Arteriosklerose führen, sondern steht auch in einem Zusammenhang mit weiteren Erkrankungen wie Demenz oder Depressionen. In diesem Fall können die betroffenen Patienten allerdings gegensteuern. Denn der Anteil an Homozystein im Blut lässt sich durch eine ausreichende Versorgung mit den Vitaminen B6 und B12 sowie mit Betain und Folsäure regulieren. Wissenschaftlich ist allerdings noch umstritten, ob sich Krankheiten, die sich aufgrund eines zu hohen Spiegels an Homozystein ergeben, durch die genannten Stoffe auch tatsächlich vorbeugen lassen.
Der weitere Verlauf der Erkrankung
Der weitere Verlauf von Arterio-sklerose ist allerdings bei allen genannten Ursachen identisch: Dadurch, dass in den Blutgefäßen Schaumzellen gebildet werden, wird eine Entzündungsreaktion hervorgerufen. Diese Entzündungen können anschließend auf weitere Bereiche der Blutgefäße und sogar auf Muskelzellen übergreifen. Sobald das geschehen ist, erfolgt im Körper ein Umbau der Gewebestrukturen. Dadurch entsteht eine Art Kappe des Bindegewebes, in deren Kern sich die abgestorbenen Schaumzellen befinden. Weil es außerdem zu Blutgerinnungsreaktionen kommen kann, führt dies zu einer weiteren Verengung der Blutgefäße. Dieser Vorgang führt dazu, dass die bereits vorgeschädigte Arterie schließlich brüchig wird. Umkehren lässt sich dieser Prozess allerdings nur bis zu dem Zeitpunkt, an dem vermehrt Schaumzellen gebildet werden. Andernfalls sind die Schäden an den Blutgefäßen bleibend.
So lässt sich die Arteriosklerose lokalisieren
Grundsätzlich kann sich die Arteriosklerose in jedem arteriellen Gefäß des menschlichen Körpers entwickeln. Je nachdem, welche individuellen Risikofaktoren vorliegen, sind verschiedene Bereiche des Körpers allerdings einer unterschiedlichen Gefährdung ausgesetzt. So treten etwa bei Diabetes Gefäßverengungen vor allem an kleinen Blutgefäßen auf. Eine Zuckerkrankheit, kann ebenso wie starke Schädigungen an den Nieren außerdem die Ursache der Mönckenberg-Sklerose sein. Dabei verkalkt die Muskelschicht der Arterien. Und auch innerhalb bestimmter Gefäßprovinzen gibt es Stellen, an welchen Arteriosklerose bevorzugt auftritt. Besonders häufig ist dies etwa an Gefäßverzweigungen der Fall.
Diese Folgen können auftreten
Die arteriosklerotische Erkrankung kann völlig unterschiedliche Folgen für den Patienten haben: Während sich bei dem einen Verschlüsse und Engstellen innerhalb der Blutgefäße bilden können, sind bei anderen Schwächungen der Gefäßwand denkbar, durch welche sich Aneurysmen bilden können. Dabei handelt es sich um Erweiterungen der Blutgefäße, die aber auch durch angeborene Wandveränderungen entstehen können.
Diese Risikofaktoren gibt es
Neben dem Geschlecht – Männer sind häufiger betroffen als Frauen – zählen auch das Lebensalter, Rauchen, Bluthochdruck oder Diabetes zu den Risikofaktoren. Zu den unbeeinflussbaren Risikofaktoren gehören neben Alter und Geschlecht genetische Veranlagungen oder ein Strömungsabriss an den Verzweigungen der Blutgefäße. Nachweislich positiv beeinflusst wird der Krankheitsverlauf dagegen durch den Verzicht auf Rauchen, die Senkung von Bluthochdruck und den Verzicht auf tierische Fette in der Ernährung. Weitere Faktoren, die einen positiven Verlauf begünstigen, sind Bewegung sowie eine Reduzierung von Übergewicht und Stress.
So lässt sich die Arterio-sklerose behandeln
Einer möglichen Verkalkung der Blutgefäße und damit einhergehende Gefäßeinengungen kann im Grunde jeder durch eine gesunde Ernährung und ausreichend Bewegung vorbeugen. Sobald die Erkrankung der Gefäße festgestellt ist, gibt es diverse medizinische Methoden, um der Verkalkung und weiteren Folgeerkrankungen entgegenzuwirken. Dazu gehören beispielsweise eine Senkung des Cholesterinspiegels und der Triglycerine sowie die vorbeugende Therapie von zusätzlichen Folgeerkrankungen. Zu den invasiven medizinischen Operationen gehört neben der Bypass-Operation an Beinen oder Herz auch die operative Erweiterung der Blutgefäße im Bereich der Halsschlagader oder an den Beinen sowie die Aufdehnung mittels Stent oder Ballondilatation.
Darüber hinaus sollten gefährdete Patienten chronisch hohen Blutdruck auf ein normales Niveau senken und das Tabakrauchen komplett einstellen. Der Grund: Nikotin wirkt bereits in geringen Dosen als gefäßverengend und vergrößert das Gefährdungspotenzial. Zudem sollten die Betroffenen negativen Stress vermeiden und ihr Gewicht auf ein Niveau senken, das sich maximal im leicht übergewichtigen Bereich befindet.
Adresse
Praxis für Kardiologie und Prävention
- Thomas Gamm und Dr. Franziska Bruhn
Teltower Damm 15
14169 Berlin-Zehlendorf
Facharzt für Innere Medizin
Kardiologie · Rettungsmedizin
Hypertensiologe DHL
Präventivmediziner DAPM
Tauchtauglichkeitsuntersuchungen
Kontakt
Telefon: 030 84714334
Fax: 030 81052650
info@kardiologie-gamm.de
Sprechzeiten
Montag 8-16 Uhr
Dienstag 8-19 Uhr
Mittwoch 8-17 Uhr
Donnerstag 8-19 Uhr
Freitag 8-12 Uhr
Weitere Termine nach Vereinbarung
